
Les règles hémorragiques sont appelées par les professionnels de santé « ménorragies » ou « ménométrorragies » si elles sont associées à des saignements en dehors des règles . On voit maintenant aussi l’abréviation « SUA » pour Saignements Utérins Abondants.
Derrière ce terme, se cachent beaucoup de souffrance physique et psychique et le sentiment pour les patientes parfois de ne pas être prises en charge comme elles le souhaiteraient, surtout si aucune pathologie n’est identifiée.
Les règles sont la conséquence d’un épaississement de l’endomètre en fin de cycle, environ 14 jours après l’ovulation en l’absence de grossesse.
Les règles hémorragiques sont définies par un flux anormal, avec des changements de protection plus de 6 fois par jour et/ou une durée de plus de 7 jours. L’évaluation est faite par le score de Higham. Je reconnais que je l’emploie rarement, mais il peut être intéressant pour suivre les traitements. Pendant la quantification, il faut utiliser des tampons ou serviettes, la culotte menstruelle ou la cup rendant difficile l’estimation des pertes.

Le retentissement de ces ménorragies est
-physique: risque d’anémie, de fatigue chronique
-psychique: gêne lorsqu’il y a des fuites visibles, gêne la nuit pour le partenaire, sentiment d’insécurité -sociale: impact sur le travail, inquiétude en cas de déplacements professionnels ou personnels… –financière: le coût des protections hygiéniques grève le budget des étudiantes et des familles. Les culottes menstruelles ou cup sont plus économiques, mais l’investissement de départ plus onéreux. A quand la distribution gratuite dans les collètes et lycées ou le remboursement de culottes menstruelles à chaque femme après la puberté?
Pourquoi parler d’un problème sociétal?
3 à 30% des femmes souffrent de règles hémorragiques. Cette problématique des règles a été longtemps tabou, même dans la religion où les règles sont considérées comme un signe d’impureté . Force est de constater que de plus en plus de jeunes femmes, voire même très jeunes consultent pour des règles hémorragiques. Une des raisons évoquées de cette « épidémie » de règles abondantes est le fait que les jeunes-femmes lorsqu’elles sont au stade de foetus , dans leur enfance et au moment de la puberté, sont soumises à des perturbateurs endocriniens. Or ces fausses hormones induisent des leurres, qui font réagir de façon excessive certains récepteurs à hormones, en particulier les récepteurs à oestrogènes.
Qui consulter pour établir le diagnostic: son médecin traitant , un (e) sage-femme ou un (e) gynécologue qui sauront prescrire le premier bilan et adresser au professionnel compétent. Des consultations spécialisées existent dans certains hôpitaux, par exemple l’hôpital de la Croix Rousse à Lyon qui a ouvert une consultation spécialisée en décembre 2021 (en hospitalisation de jour pendant 3 heures).
Les causes de ces ménorragies sont la plupart du temps fonctionnelles, c’est à dire sans lésion organique. On évoque alors un déséquilibre hormonal, responsable d’un épaississement anormal de l’endomètre par exemple. Ces situations sont fréquentes à l’installation de la puberté et au moment de la périménopause.
Des causes organiques doivent être recherchées. Chez la toute jeune-fille, il faut éliminer une anomalie de l’hémostase, par un bilan sanguin approprié: NFS, plaquettes, ferritine, réticulocytes, TP, TCA, fibrinogène, activité Willebrand et facteur VIII, TSH. Une échographie est aussi proposée pour mesurer l’endomètre, car chez la jeune-fille, en raison de l’installation du cycle, un déséquilibre en faveur des oestrogènes et en défaveur de la progestérone peut occasionner un épaississement anormal de l’endomètre et des règles en conséquence abondantes.
Chez les femmes plus âgées, rechercher par une échographie des polypes, des fibromes; la coexistence de règles abondantes et d’endométriose est fréquente . Dans ce cas, il existe souvent des dysménorrhées (douleurs de règles ) associées. L’IRM peut être indiquée car plus performante que l’échographie pour le diagnostic d’endométriose.
La prise en charge
La prise en charge consiste dans le traitement de la cause s’il y en a une: chirurgie pour ablation de polypes, de fibrome, traitement hormonal (progestatifs ou pilule oestro-progestative) si déséquilibre hormonal.
Le traitement d’urgence des règles abondantes et le traitement des ménorragies fonctionnelles ou liées à un trouble de l’hémostase repose sur l’acide tranexamique: 2 à 4 g par jour 5 jours , 3g par jour chez l’adolescente de plus de 50 kilos et 2 g par jour pour un poids entre 40 et 50 kg.
Un traitement par fer sera prescrit en cas d’anémie définie par un abaissement du taux d’hémoglobine. La ferritinémie est le reflet de la réserve en fer, mais ne définit pas une anémie.
Choisir un traitement par fer bien toléré, pour améliorer l’observance. L’association à de la lactoferrine est intéressante car elle augmente l’absorption du fer.
www.vidal.fr/actualites/30284-les-saignements-uterins-abondants-sont-sous-diagnostiques
La place des pratiques complémentaires
L’homéopathie n’est bien évidemment pas indiquée seule comme alternative au traitement chirurgical, au traitement hormonal ou martial lorsqu’il existe des hémorragies sévères ou une anémie sévère. Elle est indiquée dans ce cas en complément des traitements, en préparation opératoire.
Je prescris des traitements homéopathiques pour régulariser les cycles, en particulier chez la jeune-fille ou chez les femmes qui ne veulent pas prendre d’hormones ou qui en ont une contre-indication . Il s’agit de dilutions hormonales comme FOLLICULINUM en 15 CH, et le fonctionnement hormonal et des médicaments homéopathiques pendant les règles pour tenter de diminuer le flux.
L’interrogatoire homéopathique fait préciser la couleur des règles, les signes associés. Nous pouvons aussi identifier des terrains particuliers (constitution, comportement, antécédents) , que le traitement homéopathique peut équilibrer.
Citons en cas de sang rouge: PHOSPHORUS (hauteur de dilution variable en fonction de la similitude) sera préconisé pour une patiente qui a tendance à saigner (saignements de nez, de gencives, règles abondantes depuis la puberté), avec des éléments du terrain phosphorique comme l’hyperesthésie émotionnelle, MILLEFOLIUM 5 CH, IPECA 5CH si état de malaise pendant le saignement,
en cas de sang noir: SECALE CORNUTUM si règles qui durent très longtemps, CHINA RUBRA (si caillots importants
La médecine traditionnelle chinoise et en particulier l’acupuncture peut être intéressante.
La place de l’hygiène de vie
Une alimentation riche en fer est conseillée: le fer est mieux absorbé lorsque l’on consomme des aliments d’origine animale: abats( foie, rognons), boudin, un peu moins dans les autres viandes de boeuf, cheval, porc, mouton.
Les aliments d’origine végétale riches en fer sont essentiellement les légumineuses (lentilles par exemple) , les algues (spiruline).
Les aliments riches en vitamine C (agrume, tomate, poivron, brocoli, fraise…) favorisent l’absorption du fer s’ils sont pris dans le même repas. Eviter le thé, café et sources de calcium gênant l’absorption du fer lors d’un repas qui contient des aliments riches en fer.
L’activité physique régulière permet une amélioration du fonctionnement de l’axe hypothalamo-hypophyso-ovarien et donc une régulation hormonale.
Conclusion
Les règles abondantes sont une vraie problématique de santé publique. Elles touchent des toutes jeunes-femmes. Une prise en charge rapide est nécessaire pour éviter les conséquences physiques, psychiques et sociales.
Expliquer les règles est très important et très tôt en amont de la puberté . L’explication reste nécessaire lors des consultations gynécologiques. Je vous conseille les excellents livres de Elise Thiebaut, Ceci est mon sang et pour les plus jeunes « Les règles, quelle aventure »






 Le changement de morphologie est difficile à combattre mais éviter les 10% de prise de poids physiologique est très accessible par la pratique régulière du fasting ou jeûne intermittent, soit 14h sans prise alimentaire.
Le changement de morphologie est difficile à combattre mais éviter les 10% de prise de poids physiologique est très accessible par la pratique régulière du fasting ou jeûne intermittent, soit 14h sans prise alimentaire.



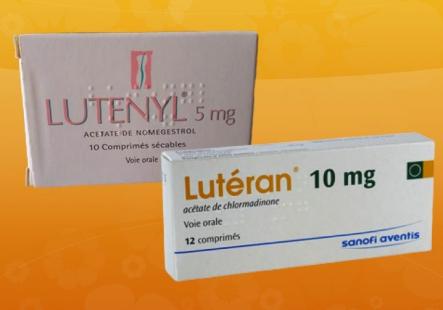 En Juin 2019, j’intitulais mon article « progestatifs et méningiome, faut-il s’affoler » .
En Juin 2019, j’intitulais mon article « progestatifs et méningiome, faut-il s’affoler » . Dans nos études médicales il y a 30 ans, nous n’évoquions ni la santé globale, ni l’environnement, ni la prévention.
Dans nos études médicales il y a 30 ans, nous n’évoquions ni la santé globale, ni l’environnement, ni la prévention.